Шийните прешлени имат ли еднакъв размер? Функции и структура на шийните прешлени
Повече от половината от населението на Европа през Средновековието (14 век) е унищожено от чума, известна като Черната смърт. Ужасът от тези епидемии остава в паметта на хората след няколко века и дори е уловен в платната на художниците. Освен това чумата многократно е посещавала Европа и е отнела човешки животи, макар и не в такива количества.
В момента болестта чума остава. Годишно се заразяват около 2 хиляди души. Повечето от тях умират. Повечето случаи на инфекция се наблюдават в северните райони на Китай и страни Централна Азия... Според експерти днес няма причини и условия за появата на черна смърт.
Причинителят на чумата е открит през 1894г. Изучавайки епидемиите от болестта, руските учени разработиха принципите на развитието на болестта, нейната диагностика и лечение и беше създадена противочумна ваксина.
Симптомите на чумата зависят от формата на заболяването. При увреждане на белите дробове пациентите стават силно инфекциозни, тъй като инфекцията се разпространява в околната среда с въздушни капчици. При бубонната форма на чумата пациентите са по-малко инфекциозни или изобщо не са инфекциозни. В секретите на засегнатите лимфни възли патогените отсъстват или са много малко от тях.
Лечението на чумата стана много по-ефективно с появата на съвременни антибактериални лекарства. Оттогава смъртността от чума е спаднала до 70%.
Предотвратяването на чумата включва редица мерки за ограничаване на разпространението на инфекцията.
Чумата е остро инфекциозно зоонозно преносимо заболяване, което в страните от ОНД, заедно с болести като холера, туларемия и едра шарка, се счита (AOI).
Фигура: 1. Картина "Триумф на смъртта". Питър Брейгел.
Патоген на чумата
През 1878 г. Г. Н. Минк и през 1894 г. А. Йерсен и С. Китазато, независимо един от друг, откриват причинителя на чумата. Впоследствие руски учени изучават механизма на развитие на болестта, принципите на диагностика и лечение и създават противочумна ваксина.
- Причинителят на болестта (Yersinia pestis) е биполярен неподвижен кокобацилус, който има деликатна капсула и никога не образува спора. Способността да образуват капсула и антифагоцитна слуз не позволява на макрофагите и левкоцитите да се борят активно с патогена, в резултат на което той бързо се размножава в органите и тъканите на хората и животните, разпространявайки се с кръвния поток и по лимфните пътища по целия тяло.
- Чумните патогени отделят екзотоксини и ендотоксини. Екзо- и ендотоксини се намират в телата и капсулите на бактериите.
- Ензимите на бактериална агресия (хиалуронидаза, коагулаза, фибринолизин, хемолизин) улесняват проникването им в организма. Пръчката е в състояние да проникне дори през непокътната кожа.
- В земята чумният бацил не губи жизнеспособността си до няколко месеца. В труповете на животни и гризачи той оцелява до един месец.
- Бактериите са устойчиви на ниски температури и замръзване.
- Патогените на чумата са чувствителни към високи температури, кисела реакция на околната среда и слънчевите лъчи, които ги убиват само за 2 до 3 часа.
- До 30 дни патогените се задържат в гной, до 3 месеца - в мляко, до 50 дни - във вода.
- Дезинфектантите унищожават чумния бацил за няколко минути.
- Патогените на чумата причиняват болести при 250 вида животни. Повечето от тях са гризачи. Камили, лисици, котки и други животни са податливи на болестта.

Фигура: 2. На снимката чумният бацил е бактерия, чума - Yersinia pestis.
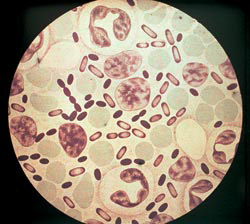
Фигура: 3. На снимката причинителите на чумата. Интензивността на оцветяването с анилинови багрила е най-голяма на полюсите на бактериите.
Php? Публикация \u003d 4145 & действие \u003d редактиране #
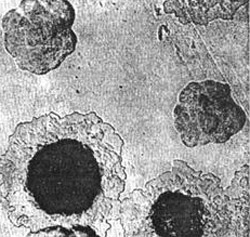
Фигура: 4. Чума патогени на снимката - растеж на гъста среда колония. Отначало колониите изглеждат така счупено стъкло... Освен това централната им част е уплътнена, а периферията наподобява дантела.
Епидемиология
Резервоар за инфекция
Гризачите (тарбагани, мармоти, гербили, земни катерици, плъхове и домашни мишки) и животни (камили, котки, лисици, зайци, таралежи и др.) Са лесно податливи на чумния бацил. Сред лабораторните животни белите мишки, морските свинчета, зайците и маймуните са податливи на инфекция.
Кучетата никога не получават чума, но пренасят патогена чрез ухапвания от кръвосмучещи насекоми - бълхи. Животно, умряло от болест, престава да бъде източник на инфекция. Ако гризачите, заразени с чумните пръчки, хибернират, болестта им придобива скрит ход и след хибернация те отново стават разпространители на патогени. Общо има до 250 вида животни, които са болни, което означава, че те са източникът и резервоарът на инфекцията.

Фигура: 5. Гризачите са резервоарът и източникът на патогена на чумата.

Фигура: 6. Снимката показва признаци на чума при гризачи: увеличени лимфни възли и множество кръвоизливи под кожата.

Фигура: 7. На снимката малкият тушкан е носител на чумната болест в Централна Азия.

Фигура: 8. На снимката черен плъх е носител не само на чума, но и на лептоспироза, лайшманиоза, салмонелоза, трихинелоза и др.
Инфекциозни пътища
- Основният път на предаване на патогени е чрез ухапвания от бълхи (трансмисивен път).
- Инфекцията може да попадне в човешкото тяло при работа с болни животни: клане, обелване и обличане (контактен път).
- Патогените могат да попаднат в човешкото тяло със замърсена храна, в резултат на недостатъчна топлинна обработка.
- От пациент с пневмонична чума инфекцията се разпространява по въздушно-капков път.

Фигура: 9. Снимката показва бълха върху човешката кожа.

Фигура: 10. Снимката показва момента на ухапване от бълха.
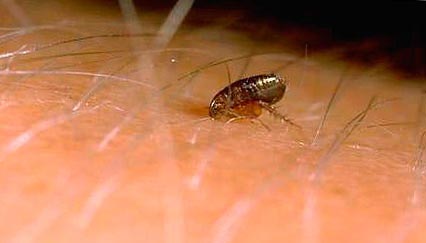
Фигура: 11. Момент на ухапване от бълха.
Носители на патогена
- Бълхите са носители на патогени (в природата има повече от 100 вида тези членестоноги насекоми),
- Някои видове кърлежи са носители на патогени.
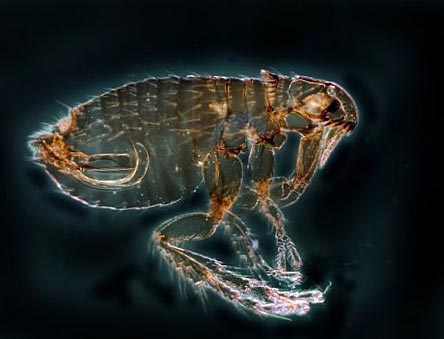
Фигура: 12. На снимката бълхата е основният носител на чумата. В природата има повече от 100 вида от тези насекоми.

Фигура: 13. На снимката бълхата на гофрира е основният носител на чумата.
Как възниква инфекцията
Заразяването става чрез ухапване от насекомо и триене на изпражненията и чревното му съдържание, докато се повръща по време на хранене. Когато бактериите се размножават в чревната тръба на бълха под въздействието на коагулазата (ензим, секретиран от патогени), се образува „запушалка“, която предотвратява притока на човешка кръв в тялото му. В резултат на това бълхата отделя съсирек върху кожата на ухапания. Заразените бълхи остават силно заразни в продължение на 7 седмици до 1 година.

Фигура: 14. На снимката изглед на ухапване от бълха - дразнене на пуликоза.

Фигура: 15. Снимката показва типична поредица от ухапвания от бълхи.

Фигура: 16. Изглед на подбедрицата с ухапвания от бълхи.

Фигура: 17. Изглед на бедрото с ухапвания от бълхи.
Човекът като източник на инфекция
- При увреждане на белите дробове пациентите стават силно инфекциозни. Инфекцията се разпространява в околната среда с въздушни капчици.
- При бубонната форма на чумата пациентите са по-малко инфекциозни или изобщо не са инфекциозни. В секретите на засегнатите лимфни възли патогените отсъстват или са много малко от тях.
Механизми за развитие на чума
Способността на чумния бацил да образува капсула и антифагоцитна слуз не позволява на макрофагите и левкоцитите да се борят активно с него, в резултат на което патогенът бързо се размножава в органите и тъканите на хората и животните.
- Чумните патогени през увредената кожа и по-нататък по лимфния тракт проникват в лимфните възли, които се възпаляват и образуват конгломерати (бубони). Възпалението се развива на мястото на ухапване от насекомо.
- Проникването на патогена в кръвта и масовото му размножаване води до развитие на бактериален сепсис.
- От пациент с пневмонична чума инфекцията се разпространява по въздушно-капков път. Бактериите навлизат в алвеолите и причиняват тежка пневмония.
- В отговор на масивното разпространение на бактерии тялото на пациента произвежда огромен брой възпалителни медиатори. Развива се синдром на дисеминирана интраваскуларна коагулация (DIC синдром), при който са засегнати всички вътрешни органи. Кръвоизливите в мускулите на сърцето и надбъбречните жлези са особено опасни за тялото. Развитият инфекциозно-токсичен шок става причина за смъртта на пациента.
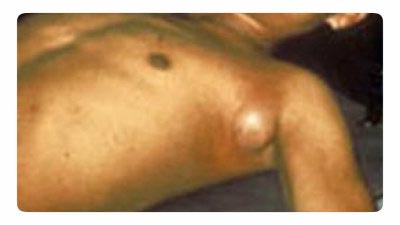
Фигура: 18. На снимката има бубонна чума. Типично увеличение на лимфните възли в подмишницата.
Симптоми на чума
Болестта се проявява след проникването на патогена в организма на 3 - 6-ия ден (рядко, но случаи на проява на болестта на 9-ия ден). Когато инфекция попадне в кръвта инкубационен период е няколко часа.
Клиничната картина на началния период
- Остро начало, висока температура и студени тръпки.
- Миалгия (мускулна болка).
- Агонизираща жажда.
- Тежка слабост.
- Бързо развитие на психомоторната възбуда (такива пациенти се наричат \u200b\u200b„луди“). На лицето му се появява маска на ужаса („чумна маска“). Летаргията и апатията са по-редки.
- Лицето става хиперемично и подпухнало.
- Езикът е дебело покрит с бяло покритие („тебеширен език“).
- По кожата се появяват множество кръвоизливи.
- Пулсът се увеличава значително. Появява се аритмия. Кръвното налягане спада.
- Дишането става повърхностно и учестено (тахипнея).
- Количеството отделена урина намалява рязко. Развива се анурия (пълно отсъствие на отделяне на урина).

Фигура: 19. На снимката медицинска помощ се предоставя на пациент с чума, облечен в противочумни костюми.
Форми на чумна болест
Местни форми на заболяването
Кожна форма
На мястото на ухапване от бълха или контакт със заразено животно на кожата се появява папула, която бързо се разязвява. Тогава се появява черна струпея и белег. Най-често кожните прояви са първите признаци на по-страшни прояви на чумата.
Бубонна форма
Най-честата форма на проява на болестта. Увеличаването на лимфните възли се проявява близо до мястото на ухапване от насекомо (ингвинално, аксиларно, цервикално). По-често един лимфен възел се възпалява, по-рядко няколко. При възпаление на няколко лимфни възли наведнъж се образува болезнен бубон. Първоначално лимфният възел е с твърда консистенция, болезнен при палпация. Постепенно той омекотява, придобивайки пастообразна консистенция. Освен това, лимфният възел се абсорбира или язва и се склерозира. От засегнатия лимфен възел инфекцията може да проникне в кръвта, с последващо развитие на бактериален сепсис. Острата фаза на бубонната форма на чумата продължава около седмица.

Фигура: 20. Снимката показва засегнатите шийни лимфни възли (бубони). Множество кръвоизливи по кожата.

Фигура: 21. Снимката показва бубонната форма на чумата - поражението на цервикалните лимфни възли. Множество кръвоизливи в кожата.

Фигура: 22. Снимката показва бубонната форма на чумата.
Общи (обобщени) форми
Когато патогенът навлезе в кръвта, се развиват често срещани (генерализирани) форми на чума.
Първична септична форма
Ако инфекцията, заобикаляйки лимфните възли, незабавно навлезе в кръвния поток, тогава се развива първичната септична форма на заболяването. Интоксикацията се развива със светкавична скорост. С масивното размножаване на патогени в тялото на пациента се произвежда огромен брой възпалителни медиатори. Това води до развитие на синдром на дисеминирана интраваскуларна коагулация (DIC), при който са засегнати всички вътрешни органи. Кръвоизливите в мускулите на сърцето и надбъбречните жлези са особено опасни за тялото. Развитият инфекциозно-токсичен шок става причина за смъртта на пациента.
Вторична септична форма на заболяването
Когато инфекцията се разпространи отвъд засегнатите лимфни възли и патогените навлязат в кръвта, се развива инфекциозен сепсис, който се проявява с рязко влошаване на състоянието на пациента, повишени симптоми на интоксикация и развитие на DIC. Развитият инфекциозно-токсичен шок става причина за смъртта на пациента.

Фигура: 23. На снимката септична форма на чума - последиците от DIC.
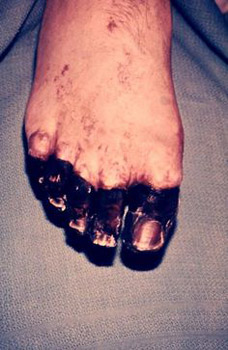
Фигура: 24. На снимката септична форма на чума - последиците от DIC.
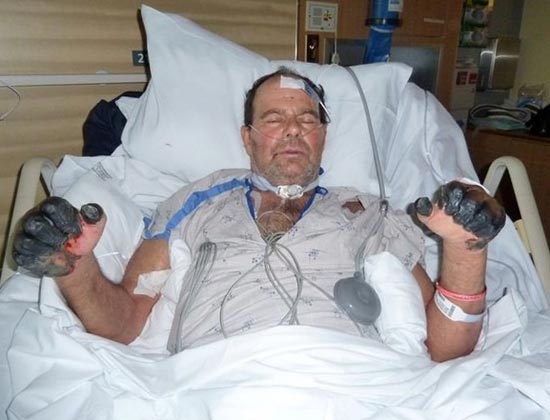
Фигура: 25,59-годишният Пол Гейлорд (жител на Портланд, Орегон, САЩ). Чумните бактерии попаднаха в тялото му от бездомна котка. В резултат на развитата вторична септична форма на заболяването са му ампутирани пръстите на ръцете и краката.
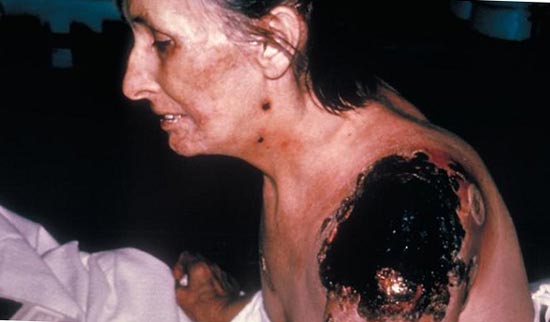
Фигура: 26. Последици от дисеминирана вътресъдова коагулация.
Външно разпространени форми на заболяването
Първична белодробна форма
Пневмоничната форма на чумата е най-тежката и опасна форма на заболяването. Инфекцията попада в алвеолите по въздушно-капков път. Поражението на белодробната тъкан е придружено от кашлица и задух. Повишаване на телесната температура настъпва при силни студени тръпки. Храчките в началото на заболяването са плътни и прозрачни (стъкловидното тяло), след което стават течни и пенести, с примес на кръв. Оскъдните данни от физически прегледи не съответстват на тежестта на заболяването. DIC се развива. Засегнати са вътрешните органи. Кръвоизливите в сърдечния мускул и надбъбречните жлези са особено опасни за тялото. Смъртта на пациента настъпва от инфекциозен токсичен шок.
При увреждане на белите дробове пациентите стават силно инфекциозни. Те образуват около себе си огнище на особено опасно инфекциозно заболяване.
Вторична белодробна форма
Това е изключително опасна и тежка форма на заболяването. Патогените проникват в белодробната тъкан от засегнатите лимфни възли или чрез кръвообращението с бактериален сепсис. Клинична картина и резултат от заболяването, както при първичната белодробна форма.
Чревна форма
Съществуването на тази форма на заболяването се счита за противоречиво. Предполага се, че заразяването става чрез консумация на заразени храни. Първоначално на фона на интоксикационен синдром се появяват коремни болки и повръщане. Освен това се присъединяват диария и многобройни позиви (тенезми). Изпражнения обилни, лигавично-кървави.
Фигура: 27. Снимка на противочумен костюм - специално оборудване за медицински работници при елиминиране на огнището на особено опасно инфекциозно заболяване.
Лабораторна диагностика на чума
Диагнозата на чумата се основава на бързото откриване на чумния бацил. Първо се извършва бактериоскопия с намазка. Освен това се изолира културата на патогена, с която експерименталните животни се заразяват.
Материалът за изследване е съдържанието на бубона, храчки, кръв, изпражнения, парчета тъкан от органите на починали животни и трупове.
Бактериоскопия
Причинителят на чумата (Yersinia pestis) е биполярният кокобацилус с форма на пръчка. Откриването на чумния бацил чрез директна бактериоскопия е най-простият и бърз метод. Времето за изчакване на резултата е не повече от 2 часа.
Култури от биологичен материал
Културата на причинителя на чумата се изолира в специализирани лаборатории за режим, предназначени за работа. Времето за растеж на патогенната култура е два дни. След това се извършва тест за чувствителност към антибиотици.
Серологични методи
Използването на серологични методи дава възможност да се определи наличието и растежа на антитела в кръвния серум на пациента към патогена на чумата. Времето за получаване на резултата е 7 дни.

Фигура: 28. Диагностиката на чумата се извършва в специални контролирани лаборатории.

Фигура: 29. На снимката причинителите на чумата. Флуоресцентна микроскопия.

Фигура: 30. На снимката културата Yersinia pestis.
Имунитет срещу чума
Антителата към въвеждането на патогена на чумата се образуват в достатъчна степен късни дати развитие на болестта. Имунитетът след предишно заболяване не е дълъг и не е напрегнат. Има многократни случаи на заболяването, които са толкова трудни, колкото и първите.
Излекуване от чума
Преди да започне лечението, пациентът е хоспитализиран в отделна кутия. Медицинският персонал, обслужващ пациента, е облечен в специален противочумен костюм.
Антибактериално лечение
Антибактериалното лечение започва при първите признаци и прояви на заболяването. От антибиотиците се предпочитат антибактериалните лекарства от аминогликозидната група (стрептомицин), тетрациклиновата група (вибромицин, морфоциклин), флуорохинолоновата група (ципрофлоксацин), ансамициновата група (рифампицин). Антибиотикът от групата на амфеникол (кортимоксазол) се е доказал добре при лечението на кожната форма на заболяването. При септични форми на заболяването се препоръчва комбинация от антибиотици. Курсът на антибиотична терапия е най-малко 7 до 10 дни.
Лечение, насочено към различни етапи от развитието на патологичния процес
Целта на патогенетичната терапия е да се намали интоксикационният синдром чрез отстраняване на токсините от кръвта на пациента.
- Показано е въвеждането на прясно замразена плазма, протеинови препарати, реополиглюцин и други лекарства в комбинация с форсирана диуреза.
- Подобряване на микроциркулацията се постига чрез използване на трентал в комбинация със салкосерил или пикамилон.
- С развитието на кръвоизливи плазмената фереза \u200b\u200bсе извършва незабавно, за да се облекчи синдромът на дисеминирана вътресъдова коагулация.
- Когато налягането падне, се предписва допамид. Това състояние показва генерализация и развитие на сепсис.
Симптоматично лечение
Симптоматичното лечение е насочено към потискане и премахване на проявите (симптомите) на чумата и в резултат на това облекчаване на страданието на пациента. Насочена е към премахване на болка, кашлица, задух, задушаване, тахикардия и др.
Пациентът се счита за здрав, ако всички симптоми на заболяването са изчезнали и са получени 3 отрицателни резултата от бактериологично изследване.
Противоепидемични мерки
Идентифицирането на пациент с чума е сигнал за незабавно поведение, което включва:
- карантинни мерки;
- незабавна изолация на пациента и профилактично антибактериално лечение на придружителите;
- дезинфекция във фокуса на заболяването;
- ваксинация на лица в контакт с пациента.
След ваксинацията с противочумната ваксина имунитетът продължава една година. Повторно ваксинирани след 6 месеца. лица в риск от реинфекция: овчари, ловци, работници селско стопанство и служители на противочумните институции.

Фигура: 31. На снимката медицински екип е облечен в противочумни костюми.
Прогноза на заболяването
Прогнозата на чумната болест зависи от следните фактори:
- форми на заболяването,
- навременност на лечението,
- наличието на целия арсенал от медикаментозни и нелекарствени лечения.
Най-благоприятната прогноза при пациенти с поражение на лимфните възли. Смъртността при тази форма на заболяването достига 5%. При септична форма на заболяването смъртността достига 95%.
Появява се чума и дори с използването на всички необходими лекарства и манипулации, болестта често завършва със смъртта на пациента. Патогените на чумата постоянно циркулират в природата и не могат да бъдат напълно унищожени и контролирани. Симптомите на чумата са различни и зависят от формата на заболяването. Най-често се среща бубонната форма на чумата.
Статии от раздела "Особено опасни инфекции"Най - известен
Чумата е сериозно заболяване с инфекциозен характер, което се проявява с повишаване на телесната температура, увреждане на белите дробове и лимфните възли. Често на фона на това заболяване се развива възпалителен процес във всички тъкани на тялото. Болестта има висок праг на смъртност.
Справка за историята
В цялата история на съвременното човечество не е имало такава безмилостна болест като чумата. И до днес е достигнала информация, че в древността болестта е отнела живота на голям брой хора. Епидемиите обикновено започват след директен контакт със заразени животни. Често разпространението на болестта се превръща в пандемия. Историята познава три такива случая.
Първият е наречен чума на Юстиниан. Този случай на пандемия е регистриран в Египет (527-565). Вторият беше кръстен Велик. Чумата в Европа бушува пет години, отнемайки живота на около 60 милиона души. Третата пандемия се случва в Хонконг през 1895 година. По-късно той премина в Индия, където загинаха повече от 10 милиона души.
Една от най-големите епидемии е била във Франция, където по това време е живял известният екстрасенс Нострадамус. Той се опита да се пребори с „черната смърт“ с билкови лекарства. Той смеси флорентински ирис, кипарисови стърготини, карамфил, алое и ароматен каламус с розови листенца. От получената смес екстрасенсът направи така наречените розови хапчета. За съжаление чума в Европа погълна съпругата и децата му.
Много градове, където царувала смъртта, били подложени на пълно изгаряне. Лекарите, опитвайки се да помогнат на болните, слагат противочумна броня (кожено дълго наметало, маска с дълъг нос). Лекарите поставят различни билкови препарати в маската. Устата беше натрита с чесън, а парцалите бяха залепени в ушите.
Защо се развива чумата?
Вирус или болест? Това заболяване се причинява от микроорганизъм, наречен Yersonina pestis. Тази бактерия остава жизнеспособна за продължителен период от време. Устойчив е на процеса на нагряване. Към фактори външна среда (кислород, слънчеви лъчи, промени в киселинността) чумната бактерия е доста чувствителна.
Източникът на болестта са диви гризачи, обикновено плъхове. В редки случаи човек служи като носител на бактериите.
Всички хора са естествено податливи на инфекция. Патологията може да се развие на фона на инфекцията по абсолютно всякакъв начин. Пост-инфекциозният имунитет е относителен. Въпреки това, повтарящите се случаи на инфекция обикновено са неусложнени.

Какви са признаците на чума: симптоми на заболяването
Инкубационният период на заболяването е от 3 до приблизително 6 дни, но при пандемия може да бъде намален до един ден. Чумата започва остро, придружена от рязко повишаване на температурата, Пациентите се оплакват от дискомфорт в ставите, повръщане с примеси от кръв. В първите часове на заразяване се наблюдават признаци.Човекът става прекалено активен, преследва го желанието да бяга някъде, след това се появяват халюцинации и делириум. Заразеният човек не може да говори ясно и да се движи.
От външните симптоми може да се отбележи зачервяване на лицето, изражението на лицето придобива характерен страдателен вид. Езикът постепенно се увеличава по размер, върху него се появява бяло покритие. Също така обърнете внимание на появата на тахикардия, понижаваща кръвното налягане.
Лекарите различават няколко форми на това заболяване: бубонна, кожна, септична, белодробна. Всеки вариант се отличава със своите характерни черти. За тях ще говорим по-нататък в материалите на тази статия.

Чума
Бубонната чума е най-честата форма на заболяването. Бубоните означават специфични промени в лимфните възли. По правило те са единични. Първоначално има болезненост в областта на лимфните възли. След 1-2 дни те се увеличават по размер, придобиват пастообразна консистенция и температурата рязко се повишава. По-нататъшното протичане на заболяването може да доведе както до независима резорбция на бубона, така и до образуване на язва.
Кожна чума
Тази форма на патология се характеризира с появата на карбункули в областта, където патогенът е навлязъл в тялото. Чумната болест е придружена от образуването на болезнени пустули с червеникаво съдържание върху кожата. Около тях е зоната на инфилтрация и хиперемия. Ако сами отворите пустулата, на нейно място се появява язва с жълта гной. След известно време дъното се покрива с черна струпея, която постепенно се откъсва, оставяйки след себе си белези.
Пневмонична чума
Пневмоничната чума е най-опасната форма на заболяването от епидемична гледна точка. Инкубационният период варира от няколко часа до два дни. На втория ден след инфекцията се появява силна кашлица, има болезненост в областта на гърдите, задух. Рентгеновата снимка показва признаци на пневмония. Кашлицата обикновено е придружена от пенливо и кърваво отделяне. Когато състоянието се влоши, се наблюдават нарушения в съзнанието и функционирането на основните системи вътрешни органи.

Септична чума
Болестта се характеризира с бързо развитие. Септичната чума е рядка патология, която се характеризира с появата на кръвоизливи в кожата и лигавиците. Симптомите на обща интоксикация постепенно се увеличават. От разпадането на бактериалните клетки в кръвта се увеличава съдържанието на токсични вещества. В резултат състоянието на пациента рязко се влошава.
Диагностични мерки
С оглед на особената опасност от тази патология и висока чувствителност към бактерии, изолирането на патогена се извършва изключително в лабораторни условия. Специалистите събират материал от карбункули, храчки, луковици и язви. Разрешено е изолиране на патогена от кръвта.
Серологичната диагностика се извършва, като се използват следните тестове: RNAG, ELISA, RNGA. Възможно е да се изолира ДНК на патогена чрез PCR. Неспецифичните диагностични методи включват изследвания на кръв и урина, рентгенова снимка на гръдния кош.

Какъв вид лечение се изисква?
Пациентите с диагноза чума, симптомите на които се проявяват в рамките на няколко дни, се поставят в специални кутии. Като правило това е единична стая, оборудвана с отделна тоалетна и винаги с двойни врати. Етиотропната терапия се провежда с антибиотици в съответствие с клиничната форма на заболяването. Продължителността на курса на лечение обикновено е 7-10 дни.
За кожната форма предписвайте "Ко-тримоксазол", за бубонната форма - "Левомицетин". За лечение на белодробен и септичен вариант на заболяването се използват "стрептомицин" и "доксициклин".
Освен това се провежда симптоматична терапия. За понижаване на температурата се използват антипиретични лекарства. За възстановяване на кръвното налягане се предписват стероидни хормони. Понякога е необходимо да се поддържа белите дробове и да се заменят техните функции.

Прогноза и последици
Понастоящем, съгласно лекарските препоръки за лечение, смъртността от чума е доста ниска (5-10%). Навременната медицинска помощ и предотвратяването на генерализация насърчават възстановяването без сериозни последици за здравето. В редки случаи се диагностицира преходен сепсис, който реагира слабо на лечението и често е фатален.
Чума - остра, особено опасна инфекция, пренасяна от зооноза с тежка интоксикация и серозно-хеморагично възпаление в лимфните възли, белите дробове и други органи, както и възможното развитие на сепсис.
Кратка историческа информация
В историята на човечеството няма друга такава инфекциозна болест, която да доведе до такава колосална разруха и смъртност сред населението, като чумата. От древни времена се запазва информация за чумната болест, възникнала при хората под формата на епидемии с голям брой смъртни случаи. Беше отбелязано, че епидемиите от чума се развиват в резултат на контакти с болни животни. Понякога разпространението на болестта е било в природата на пандемиите. Известни са три пандемии от чума. Първата, известна като Юстинианова чума, бушува в Египет и Източната Римска империя през 527-565 г. Втората, наречена „велика“ или „черна“ смърт, през 1345-1350г. обхвана Крим, Средиземно море и Западна Европа; тази най-опустошителна пандемия отне около 60 милиона живота. Третата пандемия започва през 1895 г. в Хонконг, след което се разпространява в Индия, където над 12 милиона души умират. В самото начало, важни открития (патогенът беше изолиран, доказана е ролята на плъховете в епидемиологията на чумата), което даде възможност да се организира профилактика на научна основа. Причинителят на чумата е открит от Г.Н. Минч (1878) и независимо от него А. Йерсен и С. Китазато (1894). От XIV век чумата многократно е посещавала Русия под формата на епидемии. Работейки върху огнища за предотвратяване на разпространението на болестта и лечение на пациенти, голям принос за изследването на чумата направиха руските учени Д.К. Заболотни, Н.Н. Клодницки, И.И. Мечников, Н.Ф. Гамалея и др. През XX век Н.Н. Жуков-Вережников, Е.И. Коробкова и Г.П. Руднев разработи принципите на патогенезата, диагностиката и лечението на пациенти с чума, а също така създаде противочумна ваксина.
Началото на чумната болест
Причинителят е грам-отрицателна неподвижна факултативна анаеробна бактерия Y. pestis от род Yersinia от семейство Enterobacteriaceae. За много морфологични и биохимични характеристики чумният бацил е подобен на причинителите на псевдотуберкулоза, йерсиниоза, туларемия и пастерелоза, които причиняват сериозни заболявания както при гризачите, така и при хората. Различава се с подчертан полиморфизъм, най-типични са яйцевидните пръчки, оцветяващи биполярно, Има няколко подвида на патогена, различни по вирулентност. Расте на обикновени хранителни среди с добавяне на хемолизирана кръв или натриев сулфит за стимулиране на растежа. Съдържа над 30 антигена, екзо- и ендотоксини. Капсулите предпазват бактериите от абсорбиране от полиморфонуклеарни левкоцити, а V- и W-антигените ги предпазват от лизис в цитоплазмата на фагоцитите, което осигурява тяхното вътреклетъчно размножаване. Причинителят на чумата е добре запазен в екскретите на пациенти и предмети от външната среда (в гнойта от бубон трае 20-30 дни, в труповете на хора, камили, гризачи - до 60 дни), но е силно чувствителен към слънчева светлина, атмосферен кислород, повишена температура, реакции на околната среда (особено кисели), химикали (включително дезинфектанти). Под въздействието на живачен хлорид в разреждане 1: 1000, той умира за 1-2 минути. Добре понася ниски температури, замразяване.
Епидемиология
Болен човек може при определени условия да се превърне в източник на инфекция: с развитието на пневмонична чума, директен контакт с гнойното съдържание на чумния бубон, а също и в резултат на инфекция на бълхи върху пациент с чумна септицемия. Труповете на хора, починали от чума, често са пряката причина за заразяване на другите. Пациентите с пневмонична чума са особено опасни.
Предавателен механизъм разнообразни, най-често трансмисивни, но са възможни и въздушни капчици (с белодробни форми на чума, инфекция в лабораторни условия). Носителите на патогена са бълхи (около 100 вида) и някои видове кърлежи, които поддържат епизоотичния процес в природата и предават патогена на синантропни гризачи, камили, котки и кучета, които могат да пренасят заразени бълхи до жилищата на хората. Човек се заразява не толкова, когато бълха ухапе, а след като изтрие изпражненията или масите му, изплюти по време на хранене в кожата. Бактериите, които се размножават в червата на бълха, отделят коагулаза, която образува „запушалка“ (блок от чума), която предотвратява навлизането на кръв в тялото. Опитите на гладно насекомо да смуче кръв са придружени от регургитация на заразени маси на повърхността на кожата на мястото на ухапването. Тези бълхи са гладни и често се опитват да смучат кръвта на животното. Заразността на бълхите продължава средно за около 7 седмици, а според някои източници - до 1 година.
Възможен контакт (през увредена кожа и лигавици) при рязане на трупове и обработка на кожи на убити заразени животни (зайци, лисици, сайгаци, камили и др.) И алиментарен (при ядене на месото им) начини за заразяване с чума.
Естествената възприемчивост на хората е много висока, абсолютна като цяло възрастови групи и за всеки път на инфекция. След прехвърлената болест се развива относителен имунитет, който не предпазва от повторна инфекция. Повтарящите се случаи на заболяването не са необичайни и са не по-малко трудни от първичните.
Основни епидемиологични признаци... Естествените огнища на чумата заемат 6-7% от сушата глобусът и са регистрирани на всички континенти, с изключение на Австралия и Антарктида. Всяка година в света се регистрират няколкостотин случая на чума при хората. В страните от ОНД са идентифицирани 43 природни огнища на чума с обща площ над 216 милиона хектара, разположени в низините (степ, полупустиня, пустиня) и високопланинските райони. Има два вида естествени огнища: огнища на "дива" и огнища на чума от плъхове. В естествените огнища чумата се проявява като епизоотична сред гризачи и лагоморфи. Заразяването от гризачи, спящи през зимата (мармоти, земни катерици и др.), Се случва през топлия сезон, докато от гризачи и лагоморфи (гербили, полевки, пики и др.), Които не спят през зимата (гербили, полевки, пики и др.) .), инфекцията има два сезонни пика, което е свързано с периоди на размножаване на животни. Мъжете боледуват по-често от жените във връзка с професионални дейности и остават в естествения фокус на чумата (развъждане на далечни пасища, лов). В антропургичните огнища ролята на резервоар за инфекция се играе от черни и сив плъх... Епидемиологията на бубонната и пневмоничната чума има значителни разлики в най-важните характеристики. За бубонната чума е характерен относително бавен растеж на болестите, докато пневмоничната чума, поради лесното предаване на бактериите, може да стане широко разпространена за кратко време. Пациентите с бубонна форма на чумата са слабо заразни и практически неинфекциозни, тъй като техните секрети не съдържат патогени и в материала от отворените бубони има малко или никакъв от тях. С прехода на болестта в септична форма, както и с усложняването на бубонната форма с вторична пневмония, когато патогенът може да се предава по въздушно-капков път, се развиват тежки епидемии от първична пневмонична чума с много висока заразност. Обикновено пневмоничната чума следва бубонна чума, разпространява се с нея и бързо се превръща във водеща епидемиологична и клинична форма. IN отскоро идеята, че причинителят на чумата може да остане в почвата в необработено състояние дълго време, се усилено развива. Първична инфекция на гризачи в този случай може да възникне при изкопаване на дупки в заразени почвени области. Тази хипотеза се основава както на експериментални проучвания, така и на наблюдения за безполезността на търсенето на патогена сред гризачи и техните бълхи по време на междупизоотични периоди.
Курс на чумна болест
Човешките адаптивни механизми на практика не са адаптирани да се противопоставят на въвеждането и развитието на чумния бацил в тялото. Това е така, защото чумният бацил се размножава много бързо; бактериите в голям брой произвеждат фактори на пропускливост (невраминидаза, фибринолизин, пестицин), антифагини, които потискат фагоцитозата (F1, HMWP, V / W-Ar, PH6-Ag), което допринася за бързото и масивно лимфогенно и хематогенно разпространение предимно в органите на мононуклеарна фагоцитна система с последващото й активиране. Масивната антигенемия, освобождаването на възпалителни медиатори, включително шокогенни цитокини, води до развитие на микроциркулаторни нарушения, синдром на дисеминирано вътресъдово коагулация, последвано от инфекциозен токсичен шок.
Клиничната картина на заболяването до голяма степен се определя от мястото на въвеждане на патогена, който прониква през кожата, белите дробове или стомашно-чревния тракт.
Схемата на патогенезата на чумата включва три етапа. Първо, патогенът от мястото на въвеждане лимфогенно се разпространява в лимфните възли, където се задържа за кратко време. В този случай се образува чумна бубона с развитието на възпалителни, хеморагични и некротични промени в лимфните възли. След това бактериите постъпват в кръвта доста бързо. В стадия на бактериемия се развива тежка токсикоза с промени в реологичните свойства на кръвта, нарушения на микроциркулацията и хеморагични прояви в различни органи. И накрая, след като патогенът преодолее ретикулохистиоцитната бариера, той се разпространява в различни органи и системи с развитието на сепсис.
Микроциркулаторните нарушения причиняват промени в сърдечния мускул и кръвоносните съдове, както и в надбъбречните жлези, което причинява остра сърдечно-съдова недостатъчност.
При аерогенен път на инфекция алвеолите са засегнати, в тях се развива възпалителен процес с елементи на некроза. Последващата бактериемия е придружена от интензивна токсикоза и развитие на септично-хеморагични прояви в различни органи и тъкани.
Отговорът на антителата при чума е слаб и се формира в късните стадии на заболяването.
Симптоми на чумна болест
Инкубационният период е 3-6 дни (в случай на епидемии или септични форми се намалява до 1-2 дни); максималният инкубационен период е 9 дни.
Характеризира се с остро начало на заболяването, изразено с бързо покачване на телесната температура до високи цифри с огромни студени тръпки и развитие на тежка интоксикация. Пациентите се оплакват от болка в сакрума, мускулите и ставите, главоболие... Има повръщане (често кърваво), мъчителна жажда. Още от първите часове на заболяването се развива психомоторна възбуда. Пациентите са неспокойни, прекалено активни, опитват се да тичат („тичат като луди“), имат халюцинации, делириум. Речта става неясна, походката трепереща. В по-редки случаи са възможни летаргия, апатия и слабостта достига такава степен, че пациентът не може да стане от леглото. Външно се отбелязват хиперемия и подпухналост на лицето, инжектиране на склерата. На лицето е израз на страдание или ужас („маската на чумата“). В по-тежки случаи е възможен хеморагичен обрив по кожата. Много характерен признак на заболяването е удебеляването и покриването на езика с дебело бяло покритие („тебеширен език“). От страна на сърдечно-съдовата система се отбелязват тежка тахикардия (до ембриокардия), аритмия и прогресивен спад кръвно налягане... Дори при локални форми на заболяването се развива тахипнея, както и олигурия или анурия.
Тази симптоматика се проявява, особено при начален период, за всички форми на чума.
Според клиничната класификация на чумата, предложена от G.P. Руднев (1970), разграничават локални форми на заболяването (кожна, бубонна, кожно-бубонна), генерализирани форми (първична септична и вторична септична), външно разпространени форми (първични белодробни, вторични белодробни и чревни).
Кожна форма... Характерно е образуването на карбункул на мястото на въвеждане на патогена. Първоначално на кожата се появява рязко болезнена пустула с тъмночервено съдържание; локализира се върху оточната подкожна тъкан и е заобиколен от зона на инфилтрация и хиперемия. След отваряне на пустулата се образува язва с жълтеникаво дъно, склонна към увеличаване на размера. В бъдеще дъното на язвата е покрито с черна струпея, след отхвърлянето на която се образуват белези.
Бубонна форма... Най-често срещаната форма на чума. Характеризира се с поражение на лимфните възли, регионални спрямо мястото на въвеждане на патогена - ингвинални, по-рядко аксиларни и много рядко цервикални. Обикновено бубоните са единични, рядко многократни. На фона на тежка интоксикация се появява болка в областта на бъдещата локализация на бубона. След 1-2 дни можете да палпирате рязко болезнени лимфни възли, първо с твърда консистенция, а след това омекотяващи и ставайки пастообразни. Възлите се сливат в един конгломерат, неактивен поради наличието на периаденит, флуктуиращ при палпация. Продължителността на разгара на заболяването е около седмица, след което започва период на възстановяване. Лимфните възли могат самостоятелно да се разрешат или да улцерират и склероза поради серозно-хеморагично възпаление и некроза.
Кожно-бубонна форма... Представлява комбинация от кожни лезии и промени в лимфните възли.
Тези локални форми на заболяването могат да прогресират до вторичен чумен сепсис и вторична пневмония. Техните клинични характеристики не се различават от първичната септична и първична белодробна форма на чумата, съответно.
Първична септична форма... Настъпва след кратък инкубационен период от 1-2 дни и се характеризира със светкавично бързо развитие на интоксикация, хеморагични прояви (кръвоизливи в кожата и лигавиците, стомашно-чревни и бъбречни кръвоизливи), бързо формиране на клиничната картина на инфекциозна -токсичен шок. Без лечение 100% от случаите са фатални.
Първична белодробна форма... Развива се с аерогенна инфекция. Инкубационният период е кратък, от няколко часа до 2 дни. Болестта започва остро с прояви на интоксикационен синдром, характерен за чумата. На 2-3-ия ден от заболяването се появява силна кашлица, появяват се остри болки в гърдите, задух. Кашлицата се придружава от отделянето на първо стъкловидното тяло, а след това и течната пенеста кървава храчка. Физическите данни за белите дробове са оскъдни, на рентгенограмата се откриват признаци на фокална или лобарна пневмония. Сърдечно-съдовата недостатъчност се увеличава, изразяваща се в тахикардия и прогресивно спадане на кръвното налягане, развитие на цианоза. В терминалния стадий пациентите първо развиват сопорозно състояние, придружено от повишена диспнея и хеморагични прояви под формата на петехии или обширни кръвоизливи, а след това и кома.
Чревна форма... На фона на синдрома на интоксикация пациентите изпитват силна коремна болка, многократно повръщане и диария с тенезми и обилни лигавично-кървави изпражнения. Тъй като чревни прояви могат да се наблюдават и при други форми на заболяването, доскоро въпросът за съществуването на чревна чума като независима форма, очевидно свързана с ентерална инфекция, остава спорен.
Диференциална диагноза
Кожните, бубонните и кожно-бубонните форми на чума трябва да се разграничават от туларемия, карбункули, различни лимфаденопатии, белодробни и септични форми - от възпалителни заболявания на белите дробове и сепсис, включително менингококова етиология.
С всички форми на чума, още в началния период, бързо нарастващите признаци на тежка интоксикация са тревожни: висока телесна температура, огромни студени тръпки, повръщане, мъчителна жажда, психомоторна възбуда, двигателно безпокойство, делириум и халюцинации. При изследване на пациентите се обръща внимание на неясна реч, разклатена походка, подпухнало, хиперемично лице с инжекция на склера, израз на страдание или ужас („чумна маска“), „тебеширен език“. Признаци на сърдечно-съдова недостатъчност, тахипнея бързо се увеличават, олигурията прогресира.
Кожните, бубонните и кожно-бубонните форми на чума се характеризират с остра болезненост на мястото на лезията, стадиране в развитието на карбункула (пустула - язва - черна струпея - белег), изразени явления на периаденит по време на образуването на чума bubo.
Белодробните и септичните форми се отличават със светкавично бързо развитие на тежка интоксикация, изразени прояви на хеморагичен синдром, инфекциозно-токсичен шок. Когато белите дробове са засегнати, се забелязват остри болки в гърдите и силна кашлица, отделяне на стъкловидното тяло и след това течна пенеста кървава храчка. Оскъдните физически данни не отговарят на общото изключително тежко състояние.
Диагностика на чумна болест
Лабораторна диагностика
Въз основа на използването на микробиологични, имуносерологични, биологични и генетични методи. В хемограмата се отбелязват левкоцитоза, неутрофилия с изместване наляво, увеличаване на ESR. Изолирането на патогена се извършва в специализирани лабораторни режими за работа с патогени на особено опасни инфекции. Провеждат се проучвания за потвърждаване на клинично изразени случаи на заболяването, както и за изследване на хора с повишена температура в огнището на инфекцията. Материали от болни и мъртви се подлагат на бактериологично изследване: точки от бубони и карбункули, отделяне на язви, храчки и слуз от орофаринкса, кръв. Преминаването се извършва върху лабораторни животни (морски свинчета, бели мишки), които умират 5-7 дни след инфекцията.
От серологичните методи се използват RNGA, RNAT, RNAH и RTPGA, ELISA.
Положителните резултати от PCR 5-6 часа след нейното установяване показват наличието на специфична ДНК на чумния микроб и потвърждават предварителната диагноза. Окончателното потвърждение на чумната етиология на заболяването е изолирането на чиста култура на патогена и неговото идентифициране.
Лечение на чумна болест
Пациентите с чума се лекуват само в стационарни условия. Изборът на лекарства за етиотропна терапия, техните дози и схеми на приложение определя формата на заболяването. Курсът на етиотропна терапия за всички форми на заболяването е 7-10 дни. В този случай те се прилагат:
За кожна форма - котримоксазол, 4 таблетки на ден;
В бубонна форма - хлорамфеникол в доза от 80 mg / kg / ден и в същото време стрептомицин в доза от 50 mg / kg / ден; лекарства се прилагат интравенозно; тетрациклинът също е ефективен;
При белодробни и септични форми на заболяването, комбинацията от хлорамфеникол със стрептомицин се допълва с назначаването на доксициклин в доза 0,3 g / ден или тетрациклин в доза 4-6 g / ден през устата.
В същото време се провежда масивна терапия за детоксикация (прясна замразена плазма, албумин, реополиглюцин, хемодез, интравенозни кристалоидни разтвори, методи за екстракорпорална детоксикация), предписват се лекарства за подобряване на микроциркулацията и репарацията (трентал в комбинация със солкосерил, пикамилон), както и форсираща съдова диуреза, и дихателни аналептици, антипиретични и симптоматични средства.
Успехът на лечението зависи от навременността на терапията. Етиотропните лекарства се предписват при първото подозрение за чума въз основа на клинични и епидемиологични данни.
Профилактика на чумната болест
Епидемиологично наблюдение
Обемът, характерът и насоката на превантивните мерки определя прогнозата за епизоотичната и епидемична ситуация за чума в специфични природни огнища, като се вземат предвид данните за проследяване на движението на заболеваемостта във всички страни по света. Всички страни са длъжни да информират СЗО за появата на чумни болести, движението на болести, епизоотията сред гризачите и мерките за борба с инфекцията. Страната е разработила и използва система за сертифициране на огнища на естествена чума, която е позволила провеждането на епидемиологично райониране на територията.
Превантивни действия
Показания за профилактична имунизация на населението са епизоотията на чумата сред гризачите, идентифицирането на болни от чума домашни животни и възможността за внасяне на инфекция от болен човек. В зависимост от епидемичната ситуация ваксинацията се извършва на строго определена територия за цялото население (без изключение) и селективно особено застрашени контингенти - лица, които имат постоянна или временна връзка с територии, където се наблюдават епизоотии (животновъди, агрономи, ловци , доставчици, геолози, археолози и др.) и др.). Всички лечебни и профилактични институции трябва да разполагат с определен запас от лекарства и лични предпазни средства и профилактика в случай на откриване на болен от чума, както и схема за предупреждение на персонала и вертикално предаване на информация. Мерките за предотвратяване на заразяване с чума в ензоотични региони, лица, работещи с патогени на особено опасни инфекции, както и предотвратяване разпространението на инфекция извън огнищата в други региони на страната се извършват от противочумните и други здравни заведения.
Дейности в центъра на епидемията
Когато се появи пациент с чума или подозрение за тази инфекция, се вземат спешни мерки за локализиране и елиминиране на фокуса. Границите на територията, на която се въвеждат тези или тези ограничителни мерки (карантина), се определят въз основа на специфичната епидемиологична и епизоотична ситуация, възможните експлоатационни фактори за предаване на инфекцията, санитарно-хигиенните условия, интензивността на миграцията на населението и транспортните връзки с други територии. Общото управление на всички мерки в центъра на чумата се извършва от Аварийната антиепидемична комисия. В същото време стриктно се спазва противоепидемичният режим с използване на противочумните костюми. Карантината се въвежда с решение на Аварийната антиепидемична комисия, обхващаща цялата територия на огнището.
Пациенти с чума и пациенти със съмнение за заболяване се хоспитализират в специално организирани болници. Транспортирането на болен от чума трябва да се извършва в съответствие с действащите санитарни разпоредби за биологична безопасност. Пациенти с бубонна чума са настанени в няколко отделения, пациенти с белодробна форма - само в отделни отделения. Изписват пациенти с бубонна чума не по-рано от 4 седмици, с белодробни - не по-рано от 6 седмици от деня на клинично възстановяване и отрицателни резултати от бактериологично изследване. След изписването на пациента от болницата за него се установява медицинско наблюдение в продължение на 3 месеца.
При огнището се извършва текуща и окончателна дезинфекция. Лицата, които са в контакт с пациенти с чума, трупове, замърсени неща, участващи в принудителното клане на болно животно и др., Подлежат на изолация и медицински надзор (6 дни). В случай на пневмонична чума се извършва индивидуална изолация (в рамките на 6 дни) и антибиотична профилактика (стрептомицин, рифампицин и др.) За всички лица, които може да са се заразили.
Бубонната чума е форма на чумна болест. Чумата е инфекциозно заболяване, причинено от бактерията Yersinia pestis. Тази бактерия живее върху малки животни и бълхи, които съществуват върху тях. Заразяването става по трансмисивен начин, т.е. чрез ухапване от бълха, както и чрез директен контакт и въздушни капчици. Нека да разберем как е заразена бубонната чума, как е инкубационният период и симптомите на чумна инфекция, антибиотично лечение и профилактика на това най-опасно заболяване днес. Нека да видим как изглежда причинителят на чумата, бактерията Yersinia Pestis, под микроскоп и под флуоресцентна микроскопия. Нека започнем с фона на последните случаи на зараза с чума и техните последици за много хиляди хора.
Важно! Бубонната чума се характеризира с появата на болезнени, възпалителни лимфни възли и е най-честата форма на заболяването.
История на скорошни инфекции с бубонна чума
През 16 век бубонната форма на чумата се разпространява в цяла Европа и отнема живота на една трета от населението. Носено е от плъхове. До 19-ти век те не са знаели как да лекуват болестта, така че смъртността е била почти 100% - някои по чудо са се възстановили сами.

И към днешна дата се регистрират случаи на заразяване с бубонна чума, повечето случаи на заразяване се отбелязват в Централна Азия, както и в Северен Китай.
Причинителят, бактерията Yersinia Pestis, е открит едва през 1894 г., поради което по същото време учените са успели да проучат хода на заболяването и да разработят ваксина. Но преди това, милиони хора умират. Най-известната епидемия от бубонна чума обхваща Европа през 1346-1353 г. Предполага се, че е възникнал от естествено огнище в Гоби и след това се е разпространил на територията на Индия, Китай, Европа заедно с каравани.
На видео филма Тъмните векове на Средновековието: Черна смърт
През 20-те години на бубонната чума са загинали поне 60 милиона души. През Средновековието не е имало спасение от подобна болест - те са се опитвали да я излекуват чрез кръвопускане, което допълнително усложнява състоянието на пациентите, тъй като те губят последните си сили.
Огнищата на бубонната чума се повтарят още през 1361 и 1369 година. Болестта е засегнала всички области на живота на хората. Историята сочи, че след бубонната чума демографска ситуация достигна стабилност само 400 години след края на болестта.
Има няколко форми на заболяването, в зависимост от това коя придобива спецификата на протичането.
Важно! Силно заразни са формите, при които възниква увреждане на белите дробове, тъй като те водят до бързо разпространение на инфекцията с въздушни капчици. Пациентите с бубонна чума са практически неинфекциозни.
Причинителят на чумата Bubonic е бактерията Yersinia pestis
Спойлер с лек шок снимка пример, проява на бубонна чума на десния крак.
 Проява на бубонна чума на десния крак.
Проява на бубонна чума на десния крак.
[колапс]
Попадайки в тялото, инфекцията започва да се развива бързо, докато може да се наблюдава резистентност към лекарствата, използвани за лечение на бубонна чума, бактерията Yersinia Pestis.
Продължителността на живота на бактериите в храчките е около 10 дни. Може да продължи още по-дълго (няколко седмици) върху дрехите, в секретите на чумата и в труповете на хора, починали от болестта - до няколко месеца. Процесите на замръзване, ниските температури не унищожават патогена на чумата.
Важно! Опасно за бактериите от бубонна чума е слънчевата светлина и високите температури. В рамките на един час чумната бактерия Yersinia Pestis умира, при температура от 60 градуса, с увеличение до 100 - може да издържи само няколко минути.
Инкубационният период след заразяване с бубонна чума е доста кратък - 1-3 дни, докато при някои хора може да е само няколко часа поради отслабен имунитет. Целта на патогенния микроорганизъм е човешката лимфна система. Прониквайки в лимфния поток, инфекцията мигновено се разпространява в тялото. В същото време лимфните възли спират да работят и в тях започва натрупването на патогенни бактерии.
Има кожни и бубонни форми на чума. При кожна форма на мястото на ухапването се появява бързо улцерираща папула. След това се появява струпея и белег. След това обикновено започват да се появяват по-сериозни признаци на заболяването.
Бубонната форма започва с увеличаване на лимфните възли най-близо до мястото на ухапването.
Уикипедия посочва, че лимфните възли във всяка област могат да бъдат засегнати. В този случай най-често са засегнати лимфните възли на ингвиналната област, по-рядко - аксиларните.


Симптоми на зараза с бубонна чума
Симптомите в началния стадий на инфекция с чумната бактерия Yersinia Pestis не са специфични и наподобяват настинка по своите прояви. Пациентът има следните промени:
- на мястото на ухапването се появява обширен оток на червено, наподобяващ външен вид алергична реакция;
- полученото петно \u200b\u200bпостепенно се трансформира в папула, пълна с кръв и гнойно съдържание;
- отварянето на папулата води до появата на язва на това място, която не зараства дълго време.
В същото време, бубонната чума има и други симптоми, като:
- повишаване на температурата;
- характерни признаци на интоксикация: гадене, повръщане, диария и др .;
- увеличаване на размера на лимфните възли (първо няколко, след това заболяването засяга останалите);
- главоболие, подобно на проявата на менингит.
След няколко дни лимфните възли значително се увеличават по размер, спират да функционират, губят подвижност и когато ги докоснете, възниква болка.
Спойлер с шокова снимка на бубонна чума, 10 дни след инфекцията.

[колапс]
След още 4-5 дни лимфните възли стават меки, пълни с течност. При докосване можете да усетите вибрациите му. На 10 ден възлите се отварят и се образуват незарастващи фистули.
На снимката вдясно всички тези прояви са видими, кликнете върху снимката, за да я увеличите.
Често бубонната чума се появява в комбинация с менингит. Пациентът има силно главоболие, спазми по цялото тяло.
Бубонната форма не е придружена от развитие на локална реакция към ухапването, за разлика от бубонната кожна чума. С втората микробът прониква в кожата, след което навлиза в лимфните възли с лимфния поток.
Първична септична форма и вторична септична
Проникването на патогена в кръвта е придружено от появата на генерализирани форми на заболяването. Разпределете първичната септична форма и вторичната септична форма.
Първична септична форма на бубонна чума се развива в случаите, когато инфекцията прониква в кръвта, без да засяга лимфните възли. Признаци на интоксикация се наблюдават почти веднага. Тъй като инфекцията се разпространява незабавно в тялото, има много огнища на възпаление в тялото. Развива се синдром на дисеминирана вътресъдова коагулация, придружен от увреждане на всички органи. Пациент с бубонна чума умира поради инфекциозен токсичен шок.

Вторична септична форма на чума придружен от развитието на инфекциозен сепсис.
Усложнения. Бубонната чума може да се усложни от пневмония. В такива случаи той става белодробен.
Белодробна форма на бубонна чума се проявява с висока температура, силно главоболие, пневмония, болка в гърдите, кашлица и кашляне на кръв. Заразяването става с въздушни капчици, но може да се развие като вторична форма от бубонна или септична. Заболяването бързо се разпространява в тялото, но съвременните антибактериални лекарства могат да се справят с него доста успешно. За съжаление дори интензивното лечение не може да бъде гаранция за изключване на летален изход.
Със септична чума треска, студени тръпки, болки в корема, вътрешни кръвоизливи се превръщат в признаци на заболяването. Наблюдава се масивна некроза на тъканите, най-често тъканите на пръстите на крайниците отмират. В тази форма бубоните не се образуват, но нарушенията отвън възникват почти веднага. нервна система... При липса на лечение летален изход е почти гарантиран, но при адекватна терапия вероятността за възстановяване също е висока.
Лечение на бубонна чума
Спойлер с шокова снимка на процеса на некротизация на ръката, с бубонна чума.

[колапс]
През Средновековието, бр ефективни методи по време на бубонната чума лекарите не можеха да предложат лечение. Първо, това се дължи на медицината, която на практика не беше развита, тъй като религията заемаше основно място и науката не беше подкрепяна. На второ място, повечето лекари просто се страхуваха да се свържат със заразените, за да не умрат сами.
Въпреки това бяха направени опити за лечение на чумата, въпреки че те не дадоха никакви резултати. Например, бубоните бяха отворени и изгорени. Тъй като чумата се считаше за отравяне на целия организъм, имаше опити да се използват антидоти. В засегнатите райони бяха приложени жаби и гущери. Разбира се, подобни методи не биха могли да помогнат.
Градовете бяха поробени от паника. Интересен пример за това как болестта е била донякъде ограничена, са административните мерки, предприети във Венеция. Там беше организирана специална санитарна комисия. Всички плаващи кораби бяха подложени на специална проверка и, ако бяха открити трупове или заразени, бяха изгорени. Стоките и пътниците бяха поставени под карантина в продължение на 40 дни. Труповете на починалия веднага бяха събрани и погребани в отделна лагуна на дълбочина най-малко 1,5 метра.
Чумата съществува и до днес
Не бива да се мисли, че тази болест е останала само в историческите книги. Бубонната чума в Алтай е регистрирана за последно (2016 г.) и като цяло се регистрират около 3000 случая на инфекция годишно. Епидемията в територията на Алтай не достигна, но бяха взети всички мерки за предотвратяване на разпространението на инфекцията и хората в контакт с заразените бяха поставени под карантина.
Основният и съвременен метод за лечение на бубонна чума в наше време е използването на антибиотици. Лекарствата се инжектират интрамускулно, както и в самите бубони. Обикновено за лечение се използват тетрациклин и стрептомицин.
Важно! Пациентите с бубонна чума, заразени с бактерията Yersinia Pestis, подлежат на задължителна хоспитализация, докато са настанени в специални отделения. Всички лични предмети, облекло подлежат на дезинфекция. Контактът с болен от чума пациент предполага спазване на мерките за безопасност от медицинския персонал - използването на защитни костюми е задължително.
Задължително е симптоматично лечение на проявите на чума, прояви на бубони върху човешкото тяло, чиято цел е да облекчи състоянието на пациента и да премахне усложненията.
За потвърждаване на възстановяването се култивира бактерия Yersinia Pestis и анализът се повтаря 3 пъти. И дори след това пациентът остава в болница за един месец. След изписването специалист по инфекциозни болести трябва да го наблюдава в продължение на 3 месеца.
На видео: 10 интересни факта за чумата, от Dameoz
Във видеото програмата Live Lively ще ви разкаже за бубонна чума, инфекция с чумната бактерия Yersinia Pestis бактерии и лечение:



